Xét nghiệm đột biến EGFR trong ung thư phổi: Hướng dẫn lựa chọn phương pháp theo tình huống lâm sàng
22:39 - 09/05/2025
Phân tích các phương pháp xét nghiệm EGFR như PCR, NGS mô và huyết tương, liquid biopsy… kèm thời gian trả kết quả, độ chính xác và ứng dụng trong từng hoàn cảnh lâm sàng. Cập nhật thực hành chuẩn theo hướng dẫn 2025.
So sánh thời gian sống không tiến triển trong ung thư phổi giai đoạn 4: phác đồ nào giữ bệnh đứng yên lâu nhất?
Chọn đúng thuốc – Cơ hội sống dài hơn cho bệnh nhân ung thư phổi giai đoạn 4
Chọn đúng thuốc ung thư phổi giai đoạn 4 để sống lâu hơn
Các loại vắc xin điều trị ung thư: cơ chế, hiệu quả, hướng điều trị tiếp theo
Các phương pháp xét nghiệm đột biến EGFR và áp dụng theo các tình huống thực tế
1. Giới thiệu
Đột biến EGFR (Epidermal Growth Factor Receptor) là một trong những đột biến quan trọng và phổ biến nhất trong ung thư phổi không tế bào nhỏ (UTPKTBN), đặc biệt ở châu Á, nữ giới và bệnh nhân không hút thuốc. Việc xác định chính xác đột biến EGFR giúp lựa chọn liệu pháp thuốc đích phù hợp và cải thiện tiên lượng đáng kể.
Tuy nhiên, trong thực hành lâm sàng, không phải bệnh nhân nào cũng được làm đầy đủ xét nghiệm đúng thời điểm. Bài viết này sẽ tổng hợp toàn diện các phương pháp xét nghiệm đột biến EGFR, phân tích ưu – nhược điểm và ứng dụng trong từng tình huống thực tế lâm sàng.
2. Các loại đột biến EGFR thường gặp
Các đột biến EGFR có khả năng điều trị bằng thuốc đích thường nằm ở exons 18–21 của gene EGFR:
Exon 19 deletion (~45%): đáp ứng tốt nhất với thuốc đích.
Exon 21 (L858R) (~40%): nhạy cảm thuốc nhưng tiên lượng kém hơn exon 19del.
Exon 20 insertion (~4–10%): kháng hầu hết thuốc đích truyền thống → cần thuốc mới (Amivantamab, Mobocertinib).
T790M: cơ chế kháng sau điều trị đích đời đầu (erlotinib, gefitinib) → Osimertinib hiệu quả.
Các đột biến hiếm: G719X, S768I, L861Q...

3. Các phương pháp xét nghiệm EGFR hiện nay
3.1. PCR đơn gen (Real-time PCR, Cobas, ARMS)
Nguyên lý: phát hiện đột biến đã biết trước (EGFR 19del, L858R, T790M…).
Mẫu sử dụng: mô FFPE hoặc huyết tương (cfDNA).
Ưu điểm:
Nhanh: trả kết quả sau 1–3 ngày.
Chi phí thấp, phổ biến ở Việt Nam.
Nhạy với các đột biến phổ biến.
Nhược điểm:
Không phát hiện đột biến mới hoặc hiếm.
Không đánh giá đồng thời nhiều gen khác.
Ứng dụng thực tế:
Bệnh nhân cần ra quyết định điều trị nhanh.
Trung tâm không có điều kiện làm NGS.
3.2. NGS (Next Generation Sequencing)
Nguyên lý: phân tích trình tự DNA để phát hiện mọi đột biến tại vùng gen đích.
Mẫu sử dụng: mô (FFPE) hoặc huyết tương.
Ưu điểm:
Phát hiện toàn diện: cả đột biến thường, hiếm, đồng đột biến.
Có thể làm thêm TMB, ctDNA, bám sát cơ chế kháng.
Nhược điểm:
Thời gian trả kết quả lâu (7–14 ngày hoặc hơn nếu gửi quốc tế).
Chi phí cao.
Ứng dụng thực tế:
Trường hợp cần chiến lược điều trị dài hạn.
Sau tiến triển thuốc đích cần xác định cơ chế kháng (T790M, METamp...).
Khi cần xét nghiệm đa gen cùng lúc (EGFR, ALK, ROS1...).
3.3. Liquid biopsy (cfDNA – sinh thiết lỏng)
Nguyên lý: phát hiện DNA tự do của khối u trong huyết tương.
Ưu điểm:
Ít xâm lấn, an toàn, thực hiện lặp lại dễ dàng.
Dùng được khi mô không đủ.
Nhược điểm:
Độ nhạy thấp hơn sinh thiết mô.
Dễ âm tính giả nếu khối u ít rụng DNA.
Ứng dụng thực tế:
Sau tiến triển thuốc đích.
Bệnh nhân không thể sinh thiết lại.
Cần xét nghiệm lặp lại để theo dõi tiến triển.
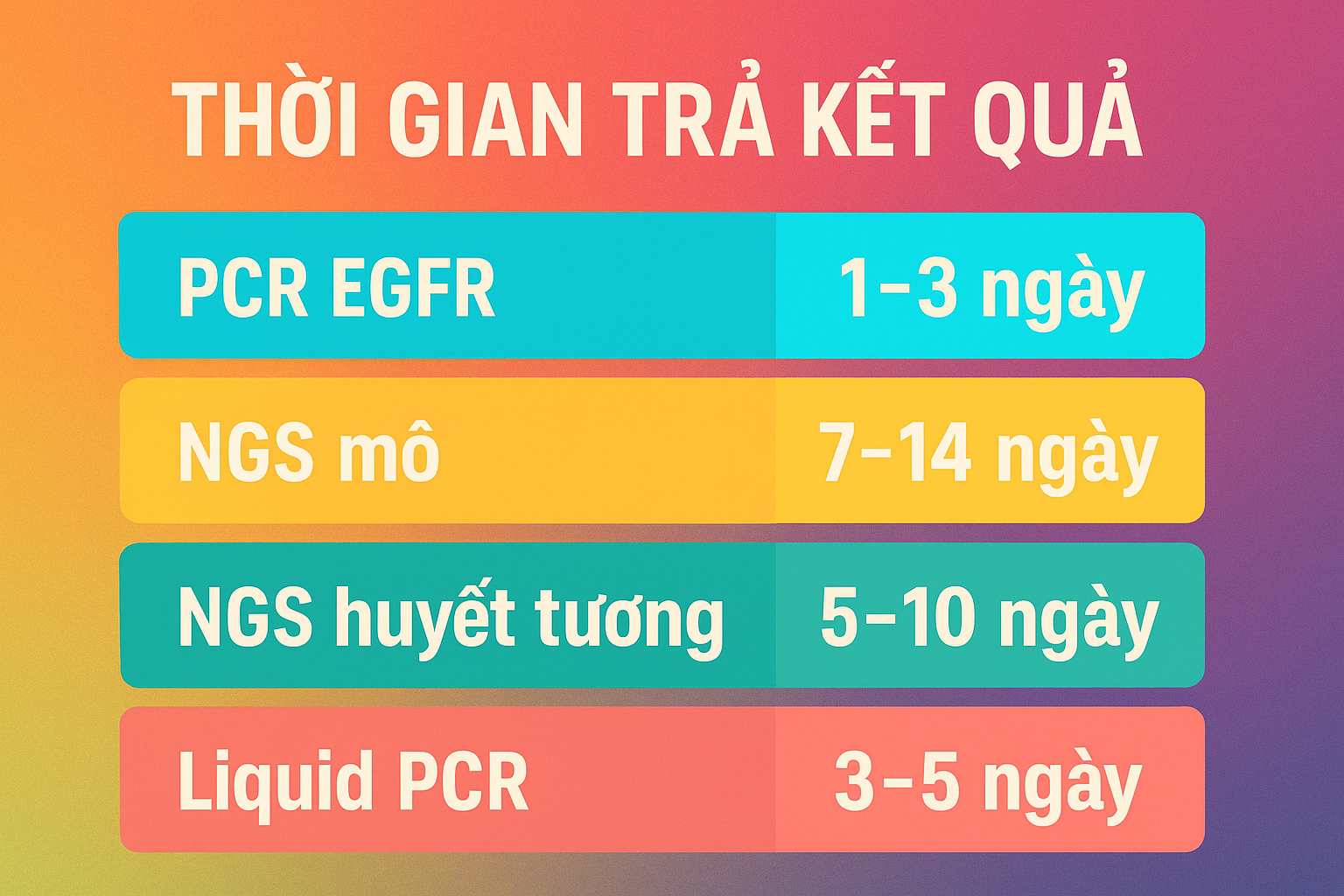
4. So sánh thời gian – độ chính xác – ứng dụng lâm sàng
| Phương pháp | Thời gian trả kết quả | Độ chính xác | Tình huống ứng dụng |
|---|---|---|---|
| PCR EGFR | 1–3 ngày | Cao (đột biến phổ biến) | Khi cần điều trị nhanh |
| NGS mô | 7–14 ngày | Rất cao | Kế hoạch lâu dài, tái phát |
| NGS huyết tương | 5–10 ngày | Trung bình – cao | Không có mô, theo dõi |
| Liquid PCR | 3–5 ngày | Trung bình | Không sinh thiết được |
5. Tình huống lâm sàng cụ thể
5.1. Bệnh nhân nữ, không hút thuốc, di căn não – chưa điều trị
Nên làm ngay PCR EGFR + NGS nếu có thể
Nếu dương tính EGFR 19del hoặc L858R → bắt đầu Osimertinib
5.2. Bệnh nhân đã dùng Erlotinib, sau 18 tháng tái phát
Nên làm NGS hoặc PCR T790M
Nếu T790M+ → Osimertinib
Nếu âm tính T790M → hóa trị ± miễn dịch (nếu PD-L1 cao)
5.3. Bệnh nhân có biểu hiện miễn dịch cao (PD-L1 ≥50%), chưa rõ EGFR
KHÔNG nên dùng miễn dịch đơn trị nếu chưa loại trừ EGFR+
Làm PCR EGFR song song với PD-L1 IHC
6. Một số lưu ý trong xét nghiệm EGFR
EGFR exon 20 insertion không đáp ứng Osimertinib → cần Amivantamab, Mobocertinib
T790M nên xét nghiệm bằng NGS mô nếu plasma âm tính
Kết hợp EGFR + PD-L1 từ đầu giúp rút ngắn thời gian ra quyết định
7. Kết luận
Việc lựa chọn phương pháp xét nghiệm EGFR phụ thuộc vào:
Thời gian cần ra quyết định
Mức độ tổn thương mô
Điều kiện thực tế tại cơ sở
Định hướng điều trị cá nhân hóa dài hạn
Trong điều trị UTPKTBN giai đoạn 4, xét nghiệm EGFR chính xác và đúng thời điểm là yếu tố quyết định lựa chọn thuốc đích, cải thiện sống còn và tránh điều trị sai hướng. Mỗi bác sĩ cần nắm rõ đặc điểm, thời gian, độ tin cậy và giới hạn của từng phương pháp để đưa ra chiến lược xét nghiệm tối ưu trong từng tình huống lâm sàng.
Cần tư vấn chuyên sâu về các thuốc điều trị ung thư phổi:
- ThS – BS Trần Khôi
- Bệnh viện Phổi Hà Nội – 44 Thanh Nhàn, Hai Bà Trưng
- Zalo: 0983 812 084 – Hotline: 0913 058 294
- Facebook: Bác sĩ Trần Khôi
- Kênh YouTube: Thạc sĩ Bác sĩ Trần Khôi – Chữa bệnh ung thư phổi




