PETCT VÀ VAI TRÒ TRONG UNG THƯ PHỔI
21:30 - 28/12/2022
Vai trò của PETCT trong bệnh ung thư phổi, những ứng dụng lâm sàng trong chẩn đoán, theo dõi điều trị bệnh.
So sánh thời gian sống không tiến triển trong ung thư phổi giai đoạn 4: phác đồ nào giữ bệnh đứng yên lâu nhất?
Chọn đúng thuốc – Cơ hội sống dài hơn cho bệnh nhân ung thư phổi giai đoạn 4
Chọn đúng thuốc ung thư phổi giai đoạn 4 để sống lâu hơn
Các loại vắc xin điều trị ung thư: cơ chế, hiệu quả, hướng điều trị tiếp theo
VAI TRÒ CỦA PETCT TRONG UNG THƯ PHỔI
PETCT là phương pháp rất có giá trị đối với ung thư phổi
1. CHỈ ĐỊNH CHỤP PETCT
Chỉ định thường gặp nhất với PETCT như sau:
- Đánh giá đặc điểm hình thái, chức năng của nốt hoặc khối phổi bất thường.
- Đánh giá giai đoạn TNM trung thất và các vị trí di căn không phát hiện được bằng CT.
- Lập kế hoạch xạ trị.
- Đánh giá lại giai đoạn trong quá trình điều trị.
- Mức độ hấp thu FDG khác nhau giúp phân biệt giữa u nguyên phát và vị trí di căn.
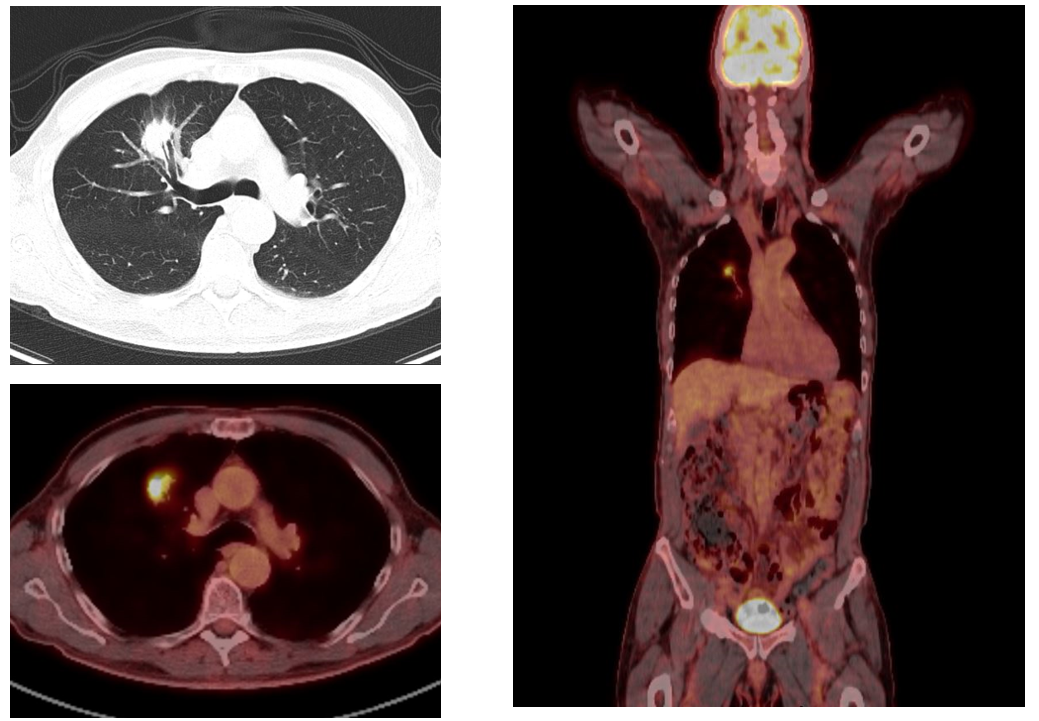
2. UNG THƯ PHỔI KHÔNG TẾ BÀO NHỎ
Đánh giá giai đoạn
Xác định đúng giai đoạn là yếu tố rất quan trọng để có phác đồ điều trị đúng. PETCT đánh giá giai đoạn chính xác hơn PET đơn thuần hoặc chụp CT đơn thuần. Đặc biệt ở giai đoạn M1a, PETCT có khả năng đánh giá chính xác giai đoạn màng phổi, màng tim trong giai đoạn bệnh.
Giai đoạn T (Khối u)
Giai đoạn T thể hiện vị trí, kích thước, xâm lấn của khối u cũng như các nốt u vệ tinh khác.
PETCT cải thiện đáng kể sự đánh giá T qua sự hấp thu FDG của tổ chức bất thường. PETCT có thể giúp phân biệt rõ sự xâm lấn trung thất, thành ngực và phân biệt giữa khối u và xẹp phổi do tắc nghẽn.
Tràn dịch màng phổi là khá hay gặp trong ung thư phổi. Trường hợp chụp CT và tế bào học không xác định được thì chụp PETCT có thể xác định được tính chất ác tính của tổn thương màng phổi.
Giai đoạn N (Hạch di căn)
Giai đoạn N có vai trò quan trọng khi đánh giá giai đoạn bệnh, nhất là các hạch trung thất vì tính chất của hạch trung thất sẽ giúp xác định những phương pháp điều trị khác nhau ở cùng một giai đoạn.
Bệnh có hạch N0, N1 (không có hạch hoặc hạch trong phổi, rốn phổi) có thể điều trị tại chỗ triệt căn. Bệnh có hạch N2 (hạch trung thất cùng bên) thì phải kết hợp điều trị tại chỗ và toàn thân. Bệnh có hạch N3 (hạch trung thất đối bên) được coi là không thể chữa khỏi và nên điều trị giảm nhẹ.
Chụp CT có thể đánh giá hạch, tuy nhiên mức độ chính xác hạn chế do CT chỉ đánh giá được hình thái trong khi các hạch trong ngực đa số là hạch nhỏ và nếu chỉ dựa vào kích thước thì độ chính xác không cao.
Chụp PET có thể đánh giá tính chất hạch vì sự chuyển hóa ác tính thường có trước sự thay đổi hình thái hạch. Tuy nhiên độ phân giải thấp của PET gây khó khăn chẩn đoán nhất là ở vùng phổi có sự hấp thu sinh lý bình thường của FDG.
Một số nghiên cứu cho thấy các kỹ thuật MRI mới có thể giúp đánh giá hạch trung thất, nhưng chưa có nghiên cứu chứng minh được hiệu quả này. Và hiện nay, PETCT vẫn nhạy hơn CT, MRI trong chẩn đoán hạch trung thất di căn nhất là hạch nhỏ hơn 10mm.
Để tăng độ chính xác trong đánh giá hạch trung thất, khuyến cáo hiện nay là nên nội soi trung thất và sinh thiết hạch bất thường sau khi chụp PETCT.
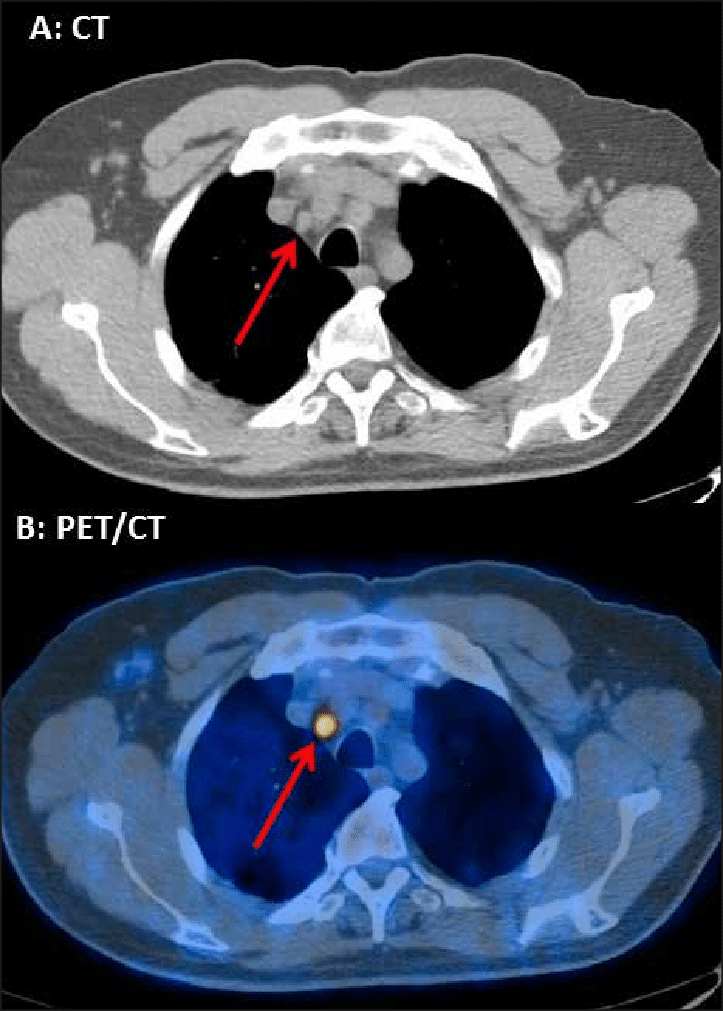
Giai đoạn M (Di căn xa)
Đánh giá di căn là yếu tố quan trọng để có phác đồ điều trị và tiên lượng vì di căn xa gặp ở hơn 50% trường hợp ung thư phổi, và có tới 20% sự tái phát di căn mà không thể phát hiện.
PETCT giúp đánh giá tốt di căn xa nhất là trường hợp có triệu chứng. PETCT giúp đánh giá trước mổ tốt hơn chụp CT trừ di căn não thì MRI khá nhạy cảm để đánh giá.
Khối bất thường tuyến thượng thận gặp ở khoảng 20% ung thư phổi tuy nhiên ⅔ trường hợp là u lành tuyến hơn là di căn. PETCT có độ nhạy và độ đặc hiệu cao đánh giá di căn tuyến thượng thận. Tỉ lệ dương tính giả có thể do lớp vỏ quá mỏng <1cm, do xuất huyết, hoại tử hoặc vi di căn sẽ gây giảm hấp thu FDG. Đôi khi u lành tuyến lại thể hiện sự tăng hấp thu FDG. Nếu chẩn đoán bệnh chỉ dựa trên tổn thương tuyến thượng thận thì sự xác nhận bởi sinh thiết mô bệnh học là cần thiết.
Phương pháp phổ biến nhất chẩn đoán di căn xương là chụp xạ hình xương, tuy nhiên có thể dương tính giả nếu có chấn thương, viêm và bệnh lý giáng hóa. Hơn nữa, vì phản ứng mô xương chậm, sự ly giải và di căn phát triển chậm sẽ không phát hiện được bằng xạ hình xương. PETCT có độ nhạy tương đương nhưng độ đặc hiệu cao hơn xạ hình xương.
Di căn gan là vị trí nhiều thách thức. Trước đây siêu âm và chụp CT là 2 phương pháp chính chẩn đoán di căn gan. Chụp FDG-PET chính xác hơn CT để chẩn đoán di căn gan chủ yếu do độ đặc hiệu cao hơn, PETCT kết hợp cải thiện hơn nữa độ đặc hiệu nhưng độ nhạy chỉ cao hơn một chút. Khuyến cáo hiện nay chỉ dùng PETCT chẩn đoán di căn gan nếu tổn thương không điển hình.
Với di căn não thì MRI vẫn là phương pháp tốt nhất để chẩn đoán. Do sự tăng hấp thu glucose cao trong tế bào thần kinh bình thường nên hạn chế giá trị chẩn đoán di căn não của PETCT.
PETCT còn dùng để chẩn đoán các di căn ở vị trí hiếm gặp như: mô mềm, hạch sau phúc mạc, hạch nhỏ thượng đòn. PETCT giúp tăng tỉ lệ chẩn đoán các vị trí di căn ít gặp này hơn 5-29%.
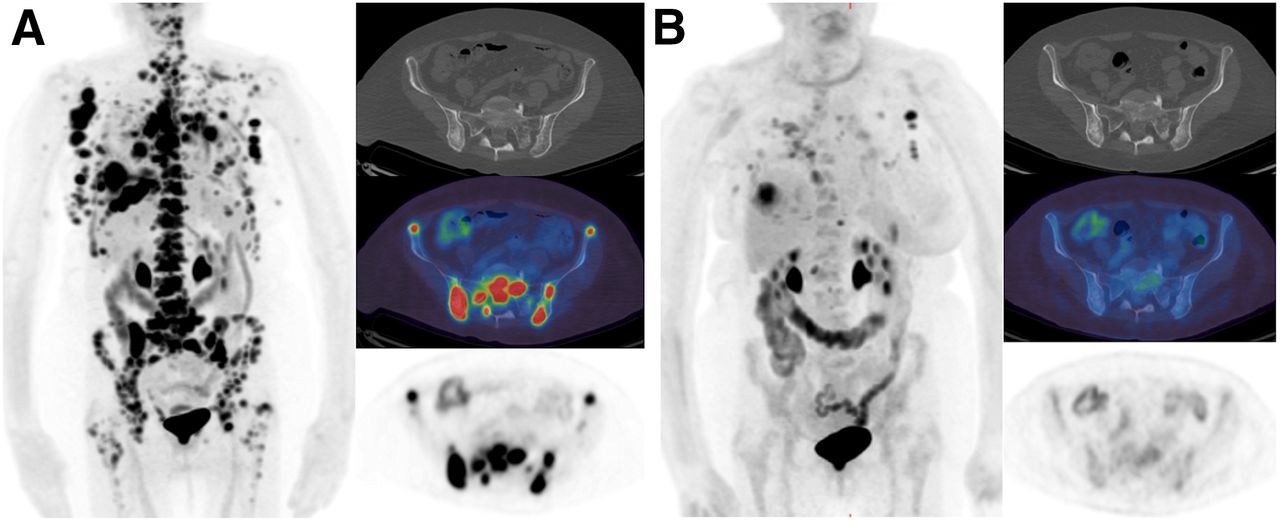
Lập kế hoạch hóa xạ trị
Khoảng 75% bệnh nhân sẽ cần xạ trị trong quá trình điều trị bệnh.
Giá trị chẩn đoán cao hơn của PETCT ảnh hưởng nhiều tới xạ trị điều trị. PETCT giúp giới hạn tổn thương u chính xác hơn và giảm sự chiếu xạ không cần thiết vào mô kế cận. Dùng PETCT để lập kế hoạch xạ trị giúp giảm chiếu xạ vào thực quản và tổn thương phổi. PETCT xác định rõ hơn hạch trung thất và từ đó xác định chuẩn thể tích bia xạ trị.
PETCT chưa đủ tin cậy để đánh giá sự giảm giai đoạn sau hóa chất tân bổ trợ. Việc đánh giá đúng hạch N2 còn lại có thể lựa chọn bệnh nhân phù hợp để phẫu thuật. Thời gian sống của bệnh nhân còn hạch N0 sau hóa chất tân bổ trợ và phẫu thuật từ hạch N2 ban đầu là 28-30 tháng, trong khi còn hạch N2 chỉ là 9-15 tháng. Tương tự, tỉ lệ sống 5 năm với hạch N2 dai dẳng là 0-19%, hạch giảm giai đoạn sau tân bổ trợ đạt 36-43%. Nếu còn hạch sau tân bổ trợ thì nên xác nhận bằng mô bệnh học.
Giới hạn của PETCT
Một số chú ý cần cân nhắc khi đánh giá kết quả PETCT. Với vùng giải phẫu hoặc sinh lý khó như vùng cơ hoành hoặc tim có thể có sự không thống nhất giữa CT và PET dẫn tới không phát hiện tổn thương.
Khi giá trị SUV max >= 2.5 coi là có quá trình ác tính tiến triển trong khi <2.5 thì khả năng cao là lành tính. Tuy nhiên nhiều quá trình chuyển hóa có thể gây tăng hấp thu như: sự nhiễm trùng (lao, nấm phổi), viêm (viêm xương khớp), thiếu máu phổi. Ngoài ra sự hấp thu sinh lý FDG ở não, tim, đường tiêu hóa, tiết niệu, cơ vân có thể tạo ra dương tính giả. Các tổn thương chứa tế bào có tỉ lệ chuyển hóa thấp như các u biệt hóa cao cũng có thể gây nhầm lẫn kết quả của PETCT.
3. UNG THƯ PHỔI TẾ BÀO NHỎ
PETCT giúp giảm sự thay đổi phác đồ điều trị của dạng ung thư phổi tế bào nhỏ từ 10-33%. Việc tăng giai đoạn dựa trên PETCT giúp giảm sự tiếp cận điều trị không chính xác ở giai đoạn lan tràn. Ngược lại ở trường hợp di căn M không xác định thì PETCT có thể giảm giai đoạn về giới hạn và phù hợp điều trị triệt căn.
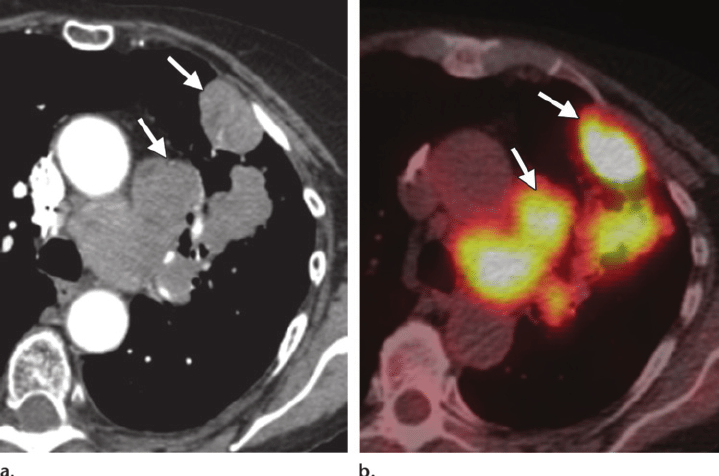
Tuy nhiên vì sự hấp thu glucose cao ở não nên PETCT hạn chế khi xác định di căn não, lúc đó nên dùng MRI. Hơn nữa PETCT có thể không hiệu quả để phát hiện vi di căn nên điều này nhấn mạnh sử dụng PETCT chủ yếu ở giai đoạn sớm để lập kế hoạch và điều trị tại chỗ.
PETCT giúp đánh giá đáp ứng điều trị khi khối u sẽ thay đổi về chức năng trước khi có sự thay đổi về hình thái. PETCT có thể phát hiện bệnh ở giai đoạn sớm cũng như các tồn dư bệnh trong tổn thương xơ sẹo phổi hoặc các cấu trúc ít nghi ngờ khác. Mức độ hấp thu SUV max có liên quan tới sống còn ở loại ung thư phổi tế bào nhỏ.
TÀI LIỆU THAM KHẢO
Hochhegger B, Alves GR, Irion KL, Fritscher CC, Fritscher LG, Concatto NH, Marchiori E. PET/CT imaging in lung cancer: indications and findings. J Bras Pneumol. 2015 May-Jun;41(3):264-74. doi: 10.1590/S1806-37132015000004479. PMID: 26176525; PMCID: PMC4541763.
Để biết thêm chi tiết xin liên hệ:
- Ths.Bs. Trần Khôi.
- Bệnh viện Phổi Hà Nội
- 44 Thanh Nhàn, Hai Bà Trưng, Hà Nội
- Hotline: 0983 812 084, 0913 058 294
- CHỮA BỆNH UNG THƯ PHỔI: https://www.facebook.com/groups/894940984347355
- YouTube: https://www.youtube.com/channel/UCjueL8VycYzFjGkVcglHV2g




